近年整形外科や形成外科、美容外科等で局所麻酔下で行う低侵襲手術が非常に増えています。
気管にチューブを入れて人工呼吸管理を行いながら麻酔をするいわゆる全身麻酔よりこの低侵襲手術は
局所麻酔+静脈麻酔という方法を用いられることが多いです。
ですがこの静脈麻酔はかなり
「静脈麻酔で寝ている間に、いびきをかいたらどうしよう」
「周りに聞かれて、はずかしい」
そう不安に感じる方は少なくありません。
ですが、麻酔科の現場にいると、静脈麻酔(鎮静)下でいびきが出るのはむしろ「よくある光景」です。
しかも、本人はほとんど自覚がありません。私自身も、麻酔科医として手術室で「眠り」と「呼吸」を長年見守る中で、
静脈麻酔下にいびきが生じる場面を頻繁に経験しています。
この今回は麻酔科医の視点から「なぜ静脈麻酔でいびきが出やすいのか」を、必要以上に怖がらず、
かつ軽視しすぎないという視点で解説します。
結論から言うと、はずかしいかどうかで悩むより、身体が発しているサインとして意味づけすることが大切です。
この記事の目次
静脈麻酔中のいびきは「珍しくない」。はずかしさは不要
静脈麻酔(鎮静)では、気管挿管をせずに自然呼吸のまま入眠し手術を行います。
そうすると、睡眠に近い状態で上気道が狭くなり、いびきが出ることがあります。
現場では日常的に起こっていう現象で、スタッフは評価すべき生理現象として淡々と扱うため、あなたが感じるほど特別な事ではありません。
だから、はずかしいかどうかで言えば、答えは「はずかしくない」です。
ただし、ここで大事なのは次の一歩です。
なぜ静脈麻酔でいびきをかくのか
静脈麻酔ではよくプロポフォールという麻酔薬が用いられます。これは白色の液体で手術中持続的に投与し続けます。このプロポフォールですが中枢神経(脳)に作用して意識を落とし、同時に筋緊張(トーヌス)を低下させます。つまり筋弛緩という現象が起こります。
ここで言う「筋弛緩」は、全身麻酔で使う筋弛緩薬(ロクロニウム等)のように末梢神経筋接合部をブロックして完全に動けなくするものではなく、中枢性に筋の緊張が抜けるイメージです。同様のことが睡眠薬やアルコールの摂取でも起こることがあります。
結果として、
- 舌や軟口蓋(上あご奥の柔らかい部分)
- 咽頭側壁(のどの横の壁)
- 下顎を支える筋群
などがゆるみ、気道が狭くなりやすい状態になります。
いびきは「空気の通り道が狭くなったところを、吸気の陰圧で組織が振動する音」です。
プロポフォール鎮静下では
- 上気道の支持が弱くなる(筋緊張低下)
- 吸気で胸腔内圧が下がり、上気道がさらに引き込まれる(陰圧でつぶれやすい)
- 狭くなった部分の軟部組織が振動して いびき が出る
という流れになります。
これは麻酔薬の作用で先ほども解説しましたが通常起こる現象です。
麻酔科医が見る「いびき」の正体 音ではなく、気道の「狭さ」のサイン
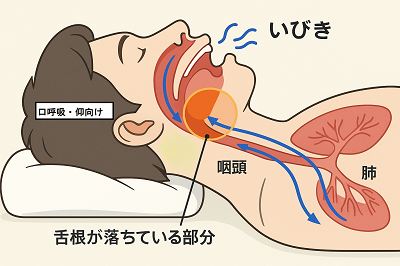
いびきは、筋弛緩によって舌根が落ちて空気の通り道(鼻〜のど〜気管の入口付近)が狭くなり、粘膜や軟部組織が振動して出る音です。
静脈麻酔では筋肉の緊張がゆるみやすく、特に
- 舌根部(舌の付け根)
- 軟口蓋(上あごの奥の柔らかい部分)
- 口蓋垂(のどちんこ)
- 咽頭側壁(のどの横)
などが「たるみやすい」状態になり、空気の流れが乱れます。結果として、いびきが増える。
これは「はずかしい」ではなく、解剖学と生理の話です。
さらに、麻酔科医はモニターで呼吸の波形や酸素飽和度の動きを見ています。
いびきが強くなる瞬間と、酸素が下がりやすいタイミングが重なることがあり、そこに臨床的な意味が生まれます。
「静脈麻酔でいびきをかいた」=普段も起きている可能性がある
静脈麻酔中のいびきは、睡眠時のいびきと「似た条件」で起きます。つまり、
- 仰向けで寝る
- 筋緊張が落ちる
- 呼吸が浅くなる
こういう条件が重なると、普段は気づいていない人でも、いびきが表に出ます。
だから、静脈麻酔中にいびきを指摘されたら、「体質の棚卸しができた」と捉えるのが合理的です。
ここでよくある誤解が、「いびき=太っているから」と決めつけること。体重は確かに一因ですが、実際はいびきは
多因子です。上野いびきクリニックでも、いびきが一つの原因だけで起きることは少なく、状態に合わせてプランを組む、という考え方でいびき治療を行っています。
麻酔科医が「気にする」いびき 放置より「評価」が大事
いびき自体はよくあります。問題は、いびきに伴って
- 息が止まる/止まりかける感じがある
- 朝のだるさ、頭痛、集中力低下が続く
- 日中の眠気が強い
- 家族から「呼吸が止まっていた」と言われる
といった生活側の症状が揃う場合です。
このとき、いびきは単なる音ではなく、睡眠の質や呼吸の安定性に関わるテーマになります。
私自身も麻酔科医として「眠り」と「呼吸」を見続けた経験から、いびきを身体のSOSとして捉える姿勢を明確
にしています。
ではいびきが指摘されたらどうすればよいか
次に今回のテーマ(静脈麻酔といびき)に沿って整理します。
(1)麻酔科医が「気道のプロ視点」で診る
当院でも「麻酔科医によるいびき治療」を行っています。手術室で気道を見続ける仕事の延長線として、いびきの評価に
向き合う、という立ち位置です。
(2)まずセルフチェックを
- いつ言われたか(静脈麻酔のとき/普段の睡眠/飲酒後など)
- どんな指摘か(音が大きい/息が止まると言われた/自分で起きる 等)
- 日中の影響(眠気、集中力、起床時のだるさ、頭痛)
「はずかしいから黙っておこう」ではなく、情報として出すほうが、最短距離で解決に近づきます。
(3)対処できる事からしてみる
仰向けの体位での睡眠を避ける、寝酒を避ける、日中の運動を心がける、肥満がある場合はダイエットしてみる
といった自己でもできるいびき対策はあります。
(4)自己での改善がきつい場合は医療の力を借りる
自己対策でもなかなかいびきが改善しない場合やいびきによる睡眠時無呼吸にまで悪化していると医療機関を受診することをお勧めします。
保険診療で安価に治療を受ける事もできますし、自由診療にて最新のいびき治療を受ける選択肢もあります
いずれにしてもメリット、デメリットがありライフスタイルに合わせて治療法を検討してみるのが良いかと思います
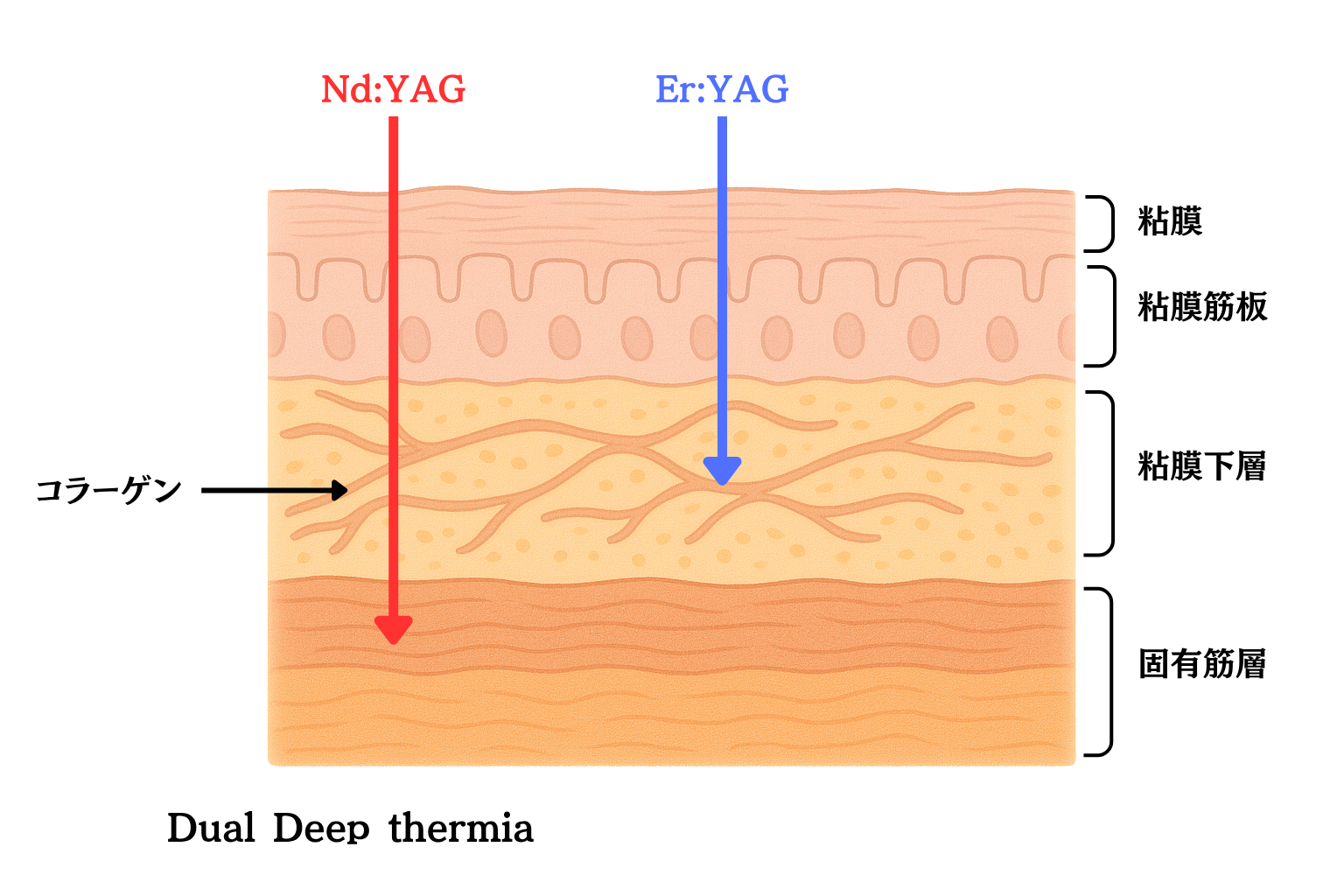
(5)切らずに行う2波長レーザー「Dual Deep Thermia」
上野いびきクリニックでは、2種類の波長(Nd:YAG、Er:YAG)を用いる「Dual Deep Thermia」を採用し、口腔咽頭領域の粘膜組織を引き締め、気道の安定化を狙う説明がされています。
「切らない」「日帰り」「痛みはほとんどない」という非常に低侵襲で安全な治療です
(3)オーダーメイド照射という運用思想

同じレーザーでも、誰にでも同じ出力・同じ回数を当てればよいわけではありません。
毎回医師が「照射強度を調整し、副作用を最小限に、効果を極限まで高める」という事を行っており
患者様一人一人に合わせた治療プラン提供しています。
まとめ はずかしさより、「サイン」として整える発想へ
静脈麻酔でいびきをかくのは、珍しいことではありません。むしろ、麻酔科医が日常的に見ている現象です。
ただ、その出来事は「あなたの気道が狭くなりやすい条件がある」ことを教えてくれた可能性があります。
上野いびきクリニックは、麻酔科医の気道・睡眠の視点を土台に、2波長レーザー「Dual Deep Thermia」や医療ダイエットなどを用いて、個別にプランを組む方針を掲げています。
静脈麻酔のいびきがきっかけで不安になった方こそ、「恥」ではなく「きっかけ」として、お気軽にご相談ください。
記事監修者

上野いびきクリニック院長 菅谷 和之
2004年に藤田医科大学医学部を卒業後、東邦大学医療センター大森病院で麻酔科医として勤務を開始。その後、全国の市民病院や自由診療クリニックで臨床経験を重ね、これまでに2万件以上の全身麻酔を担当。2020年には脊椎専門の「東京脊椎クリニック」を設立し、2025年からは上野いびきクリニックの院長として勤務
完全予約制
上野でいびき治療なら
上野いびきクリニック
Dual Deep Thermiaによる切らないレーザー治療で、いびき・睡眠時無呼吸の改善をサポートします。
上野駅徒歩3分。まずはお気軽にご相談ください。